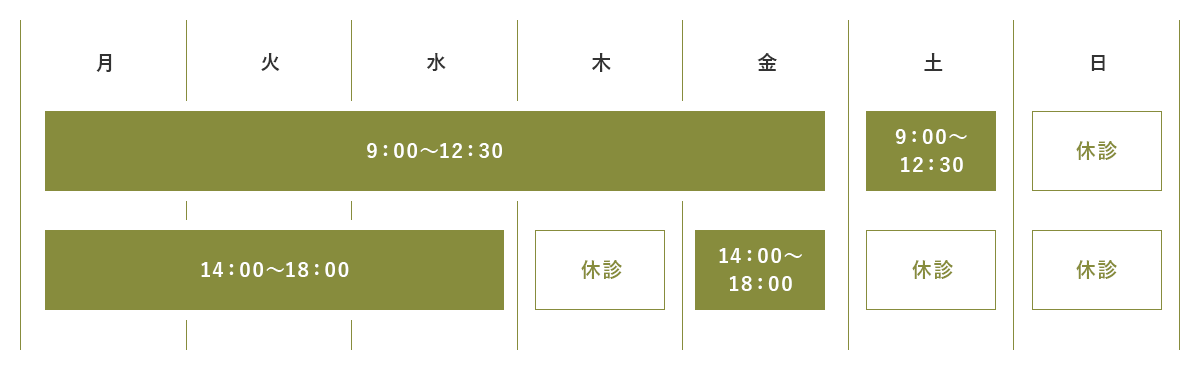
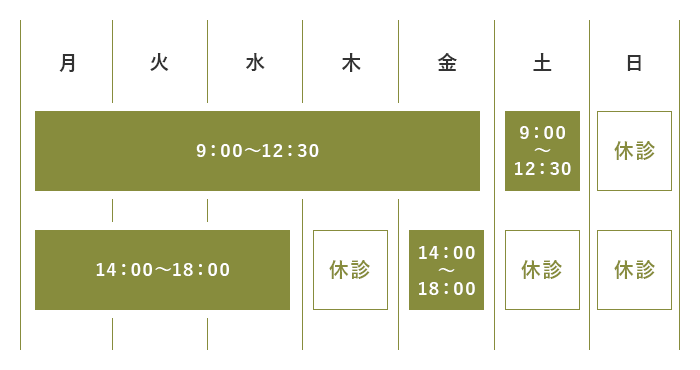
おはようございます。循環器専門医の佐々木(医学博士/大阪大)です。
心臓が悪いと安静にしてないとダメ、リハビリで運動なんてもってのほか、っていうのが世間一般の人のイメージだと思います。
たしかに1940年頃まで、心筋梗塞になったら心臓破裂がおきないよう組織が固くなるまでベッドで8週間安静を強いられていました。しかし、過度の安静による弊害が明らかにされるにつれて1960年代には早期離床・早期退院の考えが定着してきました。
その後、心臓手術や心臓カテーテル治療が開発され、狭心症や心筋梗塞を「根本的に」治療できるようになり、心臓リハビリテーション・プログラムが構築されてきました。
日本で心臓リハビリテーション(心リハ)が初めて保険適用になったのは1988年のことです。当時、保険適用の疾患は急性心筋梗塞のみでした。その後、心リハの有用性についてのエビデンス(科学的根拠)が蓄積するに伴い対象疾患が追加されてきました。
ですから、まだまだ歴史は浅いので認知度が低いのも無理がないかもしれませんが。。。
下図は一般健常人5716人を対象にして実施したインターネット調査1)です。
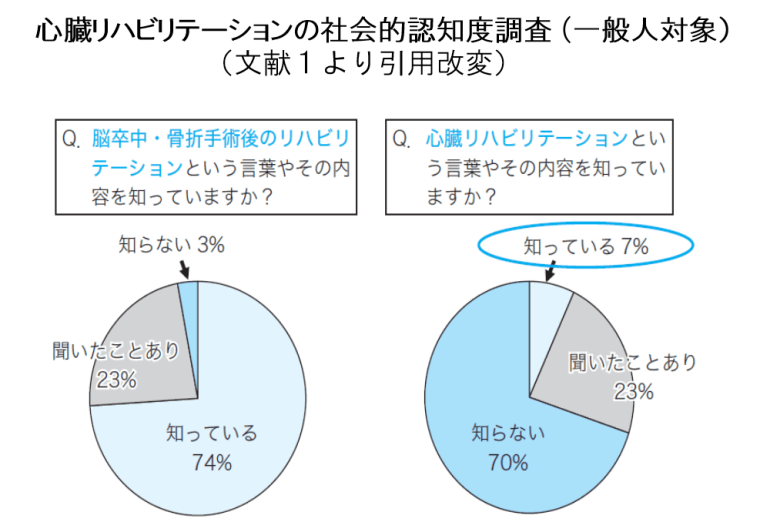
結果によると、「脳卒中・骨折手術後のリハビリテーション」を「知らない」と回答した人はわずか3%であったのに対し、「心臓リハビリテーションという言葉やその内容」については「知らない」が70%、「聞いたことはあるが内容は知らない」が23%で、「知っていると」と回答した人はわずか7%にすぎず、心臓リハビリテーションの社会的認知度がきわめて低いことが明らかになりました。
ま、まじか?驚きですね。これから普及に向けてバシバシ頑張っていきたいところです!
外来で心臓病の方のお話を聞いて、診察して、じゃ薬出しておきますね。といって診察が終了する。薬の治療が主体であることは間違いないのですが、それだけでは不十分、いえ不十分すぎるのです。
心臓病を患う方々の年齢層は中年以上、特に高齢になるほど増えていきます。年齢制限のない心臓リハビリは、運動療法を主体にした栄養や心理的な生活全般の患者指導を行うプログラムです。筋力の低下する高齢者ほど、積極的に行うことをオススメします。
かく言う私も、電車通勤、病院で心臓カテーテル治療や病棟業務を行っていた頃と比べ、今は車通勤、外来業務が主体で座っていることがほとんどです。
恥ずかしながら、1歳のこどもを抱っこして立ち上がろうとしたら足に踏ん張りがきかなくて転びそうになったり、階段で息切れがしたり、顕著に筋力・心肺機能の低下を実感しています。
40代の私でこれですから、60代、80代ともなると言うまでもありません。そして、2020年のコロナ禍での自粛太り、筋力低下の方々をたくさん見てきました(私を含めて笑)。
筋力低下、栄養の偏りは免疫力を低下し、感染症のリスクを増やします。心臓病、そしてコロナにも負けないように心リハで心臓をきたえて、心身ともに全身のメンテナンスを行いましょう!心臓リハビリテーション指導士で、循環器専門医/ 医学博士がわかりやすく説明していきますね。
心臓リハビリって? 誰に、何を、どのように?
心臓は、全身に血液を循環させるメインポンプです。心臓の病気が長引くとその影響は心臓だけにとどまらず全身に及びます。
真に調和のとれた健康なからだを取り戻すには手術やお薬だけではもはや不十分、という考え方が専門家の間ではもはや定説。適切な栄養のもと適度にからだを動かし休養をとる、という日々のライフスタイルが大変重要です。
適度な運動は健康増進のためにはもちろん、心臓血管疾患を持つ患者さんにも有益な効果をもたらすと言われています。心臓がメインポンプとすれば骨格筋は補助ポンプ。筋肉を動かすことにより局所の血流が促進され心臓に血液を返してくれます。その分、心臓の負担が軽減します。
心臓リハビリって一体?
とはいっても、自分で運動するのは不安、何に気をつけたらいいか分からない、という方は少なくないでしょう。
「包括的心臓リハビリテーション」とは、心臓血管系の病気にかかった患者さんのための治療プログラムのひとつです。
体力と自信を回復し、快適で質の高い家庭生活や社会生活への復帰、再発や再入院の防止などを目標としています。
心肺運動負荷試験(CPX)に基づく安全で適切な運動処方を行い、現在の体力や心機能に合わせた運動の機会を提供します。同時に、看護師や管理栄養士などによるライフスタイルや栄養状態を改善するためのカウンセリングを取り入れ、「包括的」な視点で健康寿命の改善を目指します。
今回は運動編ということで、運動療法に関することを中心にお話しします。筋肉・栄養などは次回ふれたいと思います。
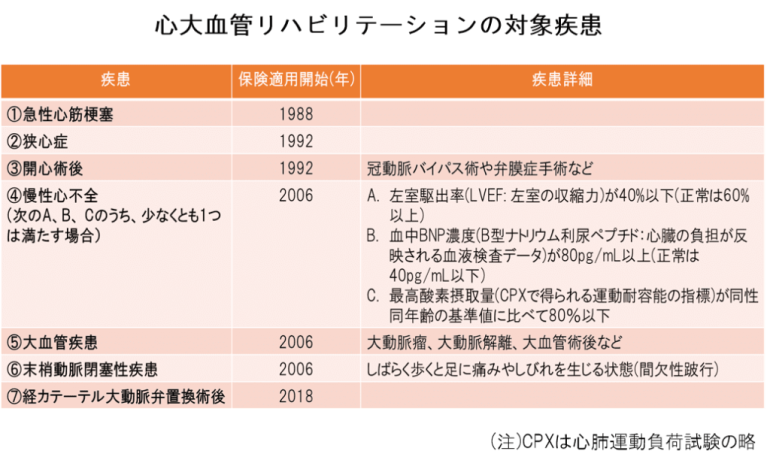
誰に?心臓リハビリの適応疾患は7疾患
冒頭でお話ししたように、日本で心リハが初めて保険適用になったのは1988年のことです。
当時、保険適用の疾患は急性心筋梗塞のみでした。その後、心リハの有用性についてのエビデンスが蓄積するに伴い対象疾患が追加され、2020年11月現在以下の7つが心リハの対象疾患となっています。
何を?どのように?
下の図は国立循環器病研究センターの心リハプログラムの概要で理想的なものになっています。
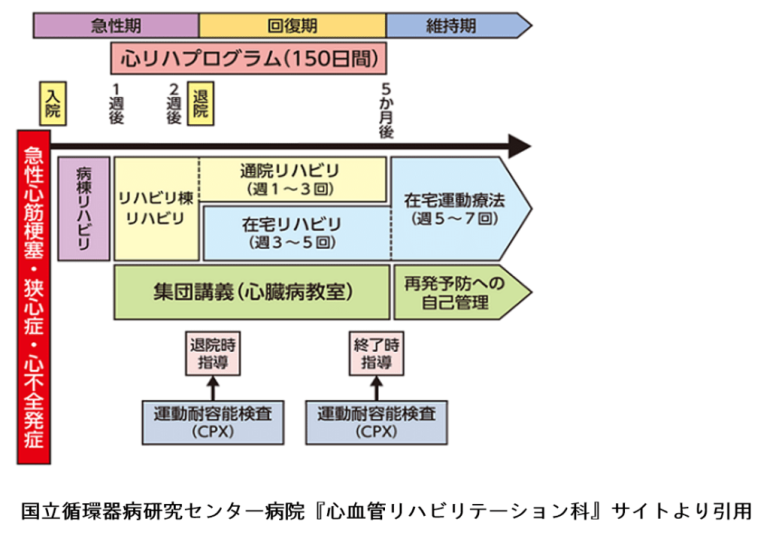
心血管病で緊急で入院になった患者さんに対し、カテーテル治療や薬物治療などで状態が安定した後、心リハのオーダーが出されます。
そして、心リハ担当医や看護師のほか、理学療法士、栄養士、薬剤師などの多職種で患者の生活機能評価、心リハ計画を分担し、説明し同意を得た上でプログラム内容を決定します(急性期心リハ)。
心リハの目的はQOL(生活の質)の改善と心血管疾患の再発や悪化を予防することですので、心血管病の重症度や治療状況、ADL(日常生活動作)や運動耐容能のほか、栄養状態、嗜好品、鬱・認知症、仕事や家庭環境など、疾患の管理に影響するような項目を評価し、患者の希望を確認した上で具体的な運動指導・生活指導を行います。
退院後も外来心リハを継続し、運動負荷試験や基礎代謝量の測定、体成分析検査などの検査も定期的に行い、指導の効果についても1~3か月ごとに評価していきます(回復期心リハ)。
心リハは、1単位=20分間、1日3単位を基本とし、発症日あるいはリハ開始日から150日間の算定が認められています。また、すべての疾患について、月13単位までであれば150日を超えて継続可能です(維持期心リハ)。
このように、維持期にも算定が認められているのは心リハの特徴の一つです。
保険診療ですので、その方の保険の種類にもよりますが、1回1時間あたり、500~2000円くらいです。医療スタッフの監視下でのリハビリでいろんな指導も受けられると考えると安いもんですね。
心リハは、手術やカテーテル治療のような1回の治療で大きな改善が得られるものではありませんが、継続的に行うことでその効果が現れてきます。こうした心リハの特性をふまえ算定期間が定められているようです。
ただし、多くの医療機関では維持期の患者を受け入れるだけの枠がないことが多く、維持期の患者さんの多くは、心リハを続けることができていないのが現状です。
あなたの運動処方箋を作成します!
じゃあ、実際にはどのように、どんな運動をすればいいのでしょうか?
一般的には、『1日20~60分間の有酸素運動』です。これは健康な方でも生活習慣病や心血管病をすでに発症している方でも基本は同じです。下のグラフのように、運動の強さは強すぎてもリスクがありますし、弱すぎても効果がなくなってしまいます。
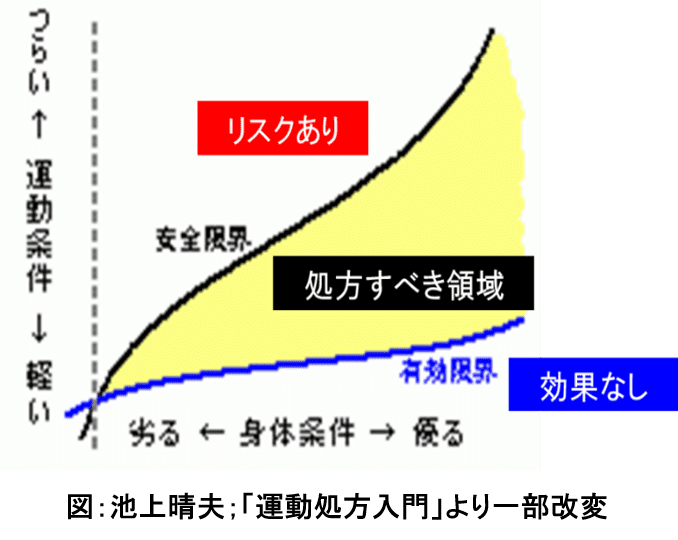
ヒトのからだでは、活動に必要なエネルギー(ATP:アデノシン三リン酸)を作る場合、有酸素性の代謝と無酸素性の代謝が行われます。有酸素運動や無酸素運動という言葉を耳にすることが多いですが、これらは酸素を吸う吸わないということではありません。
簡単にいえば、酸素を使ってエネルギーを作るか、作らないかが、有酸素運動と無酸素運動の違いとなります。
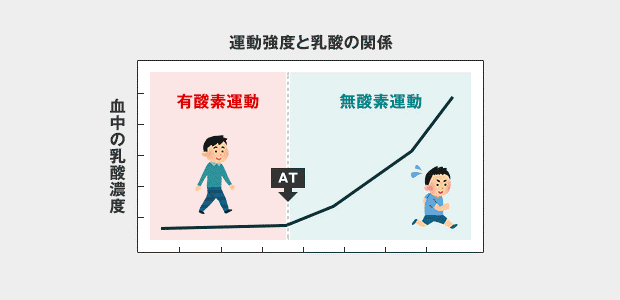
有酸素運動と無酸素運動の境目、嫌気性代謝閾値ATとは?
無酸素運動では、“酸素を使わない代謝”である嫌気性代謝をおこないます。これは、糖(グルコース)が分解され乳酸が産生されるときにエネルギーが生み出される経路です。
この嫌気性代謝が加わり始める時点が嫌気性代謝閾値といい、英語ではAnearobic Threshold (AT)といいます2。
聞き慣れなくて、なんじゃそら?ってなりますよね。でも、AT(エイティー)、AT(エイティー)と言って、よく使うメチャ大事な言葉なので覚えておきましょう。
下の図のようにATを超えるキツい運動は、乳酸が蓄積し血液が酸性になり、血圧も心拍数も急激に上昇し始めるので、心臓や血管への負担が強くなり不整脈などを引き起こすリスクが上昇します。有酸素運動と無酸素運動の境目(AT)は若い人とお年寄りなど一人ひとりで明らかに異なります。
安心で最適な運動強度が数字で分かる心肺運動負荷試験CPXとは?
じゃあ、そのATってどうやって決めるのかというと、
心肺運動負荷試験(CPX:CardioPulmonary eXercise testing)という検査を行うことで、その境目を数字として評価でき、患者さん一人ひとりにとって安全に最適な運動強度を決定することができます。
実際には下の写真のように、口と鼻をすっぽり覆うマスクをつけて呼気ガスを分析しながら徐々に自転車のペダルを重くしていき、呼気ガスの酸素と二酸化炭素の比率を測定することで有酸素運動になっている範囲がわかるというものです。

下のグラフは、CPXの一般的な波形です。運動負荷(赤茶)心拍数(水色)、酸素摂取量(黒)の時間変化を表します。
御覧の通り、運動負荷と心拍数、および酸素摂取量はお互い関連しています。 運動負荷が上がると、心拍数、および酸素摂取量も増加します。
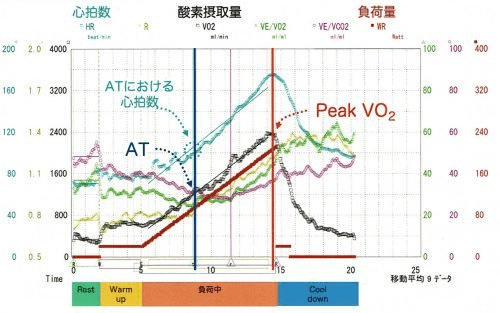
ATを過ぎると、呼気に含まれる二酸化炭素の量が多くなり、そこから運動強度が上がると血圧や心拍数の増加が著しくなり、心臓・血管系の負担や呼吸苦が強くなってきます。
さらに運動を続けると、これ以上運動が継続できない限界点がおとずれますが、その時点で体内に取り込める酸素量は最高酸素摂取量(Peak VO2)と呼ばれます。CPXでは、安全に運動ができる嫌気性代謝閾値AT、最大の運動強度である最高酸素摂取量Peak VO2の両方を求めることができます。
機会があれば詳しく説明しますが、これ以外にもCPXのパラメーターはたくさんあり、心不全における重症度や生命予後(どれだけ長生きできるか)が予測できたりもします。CPXは、安全な運動の強さ、運動耐容能、そして生命予後まで推測できる大変有用なマシンです!
CPXによる運動処方で有効で安全な日常生活を!
測定波形からATは26.1ml/kg/分で、このときの心拍数は146回/分でした。
エネルギー代謝の指標であるMETs(メッツ)は、Metabolic Equivalents(代謝当量)の略で、アメリカスポーツ医学会が発表しています。安静時を「1.0 METs」とし、その何倍のエネルギーを消費するかで、強度を数値化します。
METs(メッツ)の計算方法は簡単で、安静時における酸素摂取量3.5ml/kg/分が1METsになります。先ほどのAT26.1ml/kg/分であれば、3.5で割ると7.46METsとなります。
ちなみに、このMETsが便利なのはエネルギー消費量(カロリー)を簡単に計算できるという点です。
消費カロリー(kcal) = METs × 時間 × 体重(kg)
例) 散歩=3METsの運動を体重60kgの人が1時間行う
3(METs) × 1(時間) × 60(kg) = 180(kcal)
何度も言いますがATを超えない範囲の運動は有酸素運動となり、エネルギー効率がよくバテにくいです。この求められたMETsを参考に、どれくらいの日常生活なら安全に行えるのか、どのスポーツなら許可できるのか、などもお伝えできます。
自転車のペダル運動器であるエルゴメーターを用いてCPXをおこなった場合、ATや最大運動時点におけるワット数(運動強度)が算出されます。
しかし、負荷量に対して体が反応するまでには時間差が生じるため、AT時点でのワット数で運動すると負荷がかかりすぎてしまう可能性があります。そのため、ATの1分前のワット数を処方するのが一般的です。
運動中に自分で脈をとることができる方の場合、ちょうどいい脈拍になっているかを確認することが有効です。たとえば、先ほどのケースではATにおける心拍数が146回/分ですから、「140回から150回の間におさまるよう調整しましょう」とご指導させていただきます。
最近ではApple watchなどの時計型のウエアラブル端末、などを使用する方も多く、運動負荷量の自己管理をする上で、目安となる脈拍数を知っておくことはとても大切です。
たとえば、AT1分前のMETsが5METsの場合では、シャベルで雪かきなどの動作では息切れが出てしまいます。一方、軽い農作業やゆっくり階段を上り下りするのは問題なくできるでしょう。
続ける時間によっても負荷が変わりますので、長く続けて息切れが出た場合は、5分程度休憩して呼吸が乱れないよう注意してもらいます。下に目安となるMETs換算表をお示しします。
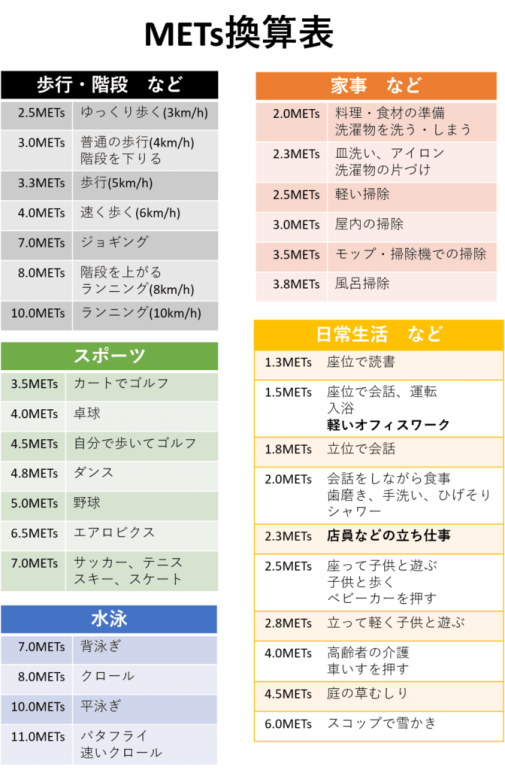
安全で一人ひとりにあった適切な運動強度を決定する場合、CPXに勝る検査はないといってもよいのですが、なかなか時間がなくて検査を受けに行く時間をとれない方には、以下の目安で行います。
CPXがない場合の運動処方の決め方
①自覚症状:ボルグスケール 12~13
下のボルグスケール3の12~13「ややきつい」はおおよそATレベルの運動強度に相当すると考えられます。「ややきつい」とは「会話しながらだと少し息が上がる」程度と説明することが多いです。

②安静時心拍数 + 20回/分
心拍数については、あくまで補助的な目安です。アスリートや高齢の方、β遮断薬などの薬剤を服用中で心拍数が上がりにくい方は、負荷が強くなりすぎることもありますので、自覚症状を中心に考えます。
③カルボーネン式を用いる方法
運動負荷試験ができない時に、心拍数の目安として簡易的に用います4。
(220-年齢―安静時心拍数)× k +安静時心拍数 (k=0.3~0.7)
予測最大心拍数
心拍数の上昇に問題がない方であれば、k=0.5~0.6がおおよそATレベルの心拍数となります。β遮断薬などの心拍数をおさえる薬剤を服用中の方は、k=0.3程度がよいでしょう。
たとえば、40歳で安静時心拍数が80回/分という場合、
(220―40-80)× 0.5~0.6 +80 = 130~140回/分
と計算され、心拍数が130~140回/分となるような速さで20~60分間歩く、もしくはジョギングする、とういうのがちょうどいい運動になります。
ATに相当する運動処方をしていたとしても患者さんの状態はその都度変化します。
寝不足の日もあれば、朝食を食べずにリハ室に来ているかもしれません。同じ人でもその日その日で違うこともありますので、運動処方の数字にこだわり過ぎずに、患者さんの様子を十分観察することがとても大切です。
やらなきゃ絶対に損!心臓リハビリの効果とは?
今までさんざん心リハについて説明してきましたが、効果がなければやってられませんよね。
みなさんは心血管病に対する心リハの効果についてどれくらいご存知でしょうか?
適度な運動は健康増進のためにはもちろん、心臓血管疾患を持つ患者さんにも有益な効果をもたらすと言われています。
心臓がメインポンプとすれば骨格筋は補助ポンプ。筋肉を動かすことにより局所の血流が促進され心臓に血液を返してくれます。その分、心臓の負担が軽減します。車でいうと、2WDから4WDになるようなものですね。
多くの臨床試験で効果が証明
心臓リハビリテーションの効果は、これまで冠動脈疾患(狭心症や心筋梗塞など)のみならず慢性心不全、開心術後、末梢血管疾患において多岐にわたり証明されています。
したがって、現状での心リハは心血管疾患患者の運動耐容能の改善のみならず、長期予後改善の治療法としてガイドラインのクラスⅠ(実施すべき治療)に強く推奨されています5。
運動療法のおもな効果とエビデンスレベル(科学的根拠)について下記の表に示します。

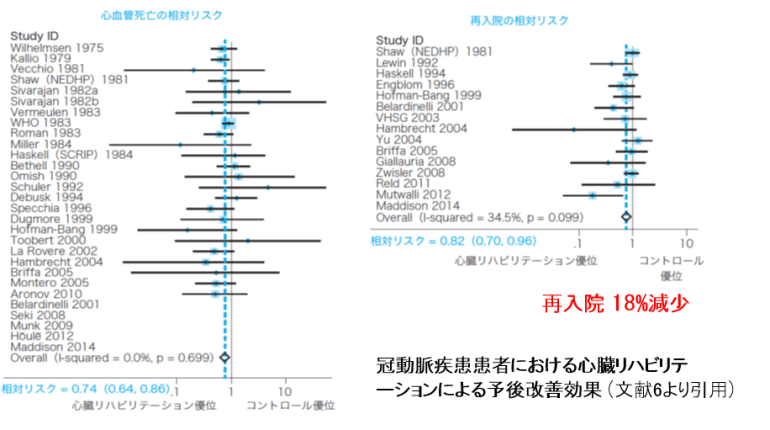
具体的には、虚血性心疾患(心筋梗塞や狭心症)の患者さんが心臓リハビリを行うことにより、行わなかった場合に比べて心血管病による死亡率が26%低下し、入院のリスクが18%低下します6。
この解析手法は、メタ解析といって、複数の研究結果や研究データを計算してまとめる手法のことです。柔道でいう「合わせ技1本」みたいなものですね。診療ガイドラインでは、メタ解析に基づくエビデンス(科学的根拠)が、一番エビデンスレベルが高いとされています。


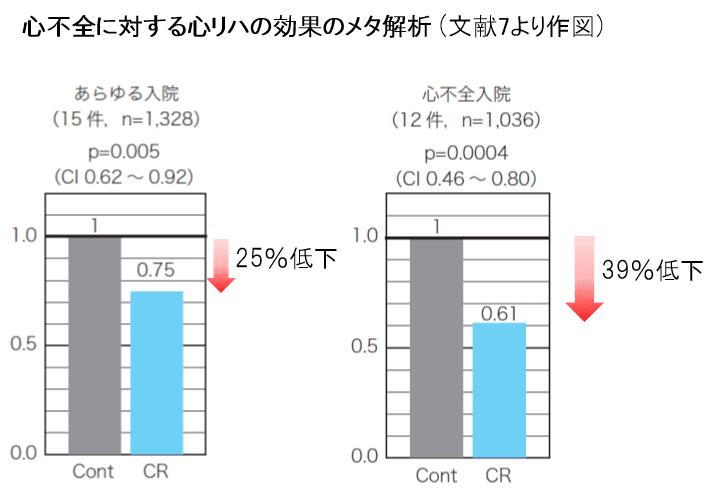
また心不全の患者さんが心臓リハビリを行うことにより、行わない場合に比べてあらゆる入院が25%減少し、心不全による入院が39%減少することが証明されています7。これもエビデンスレベルの高いメタ解析によるものです。
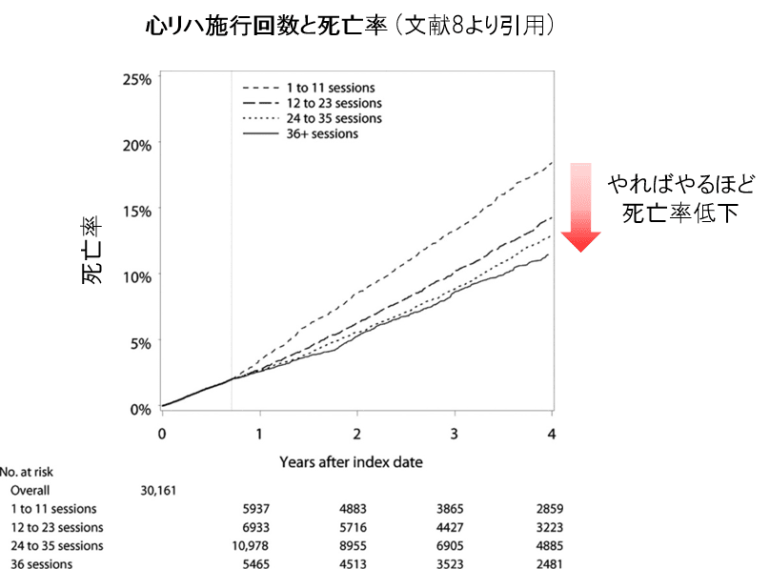
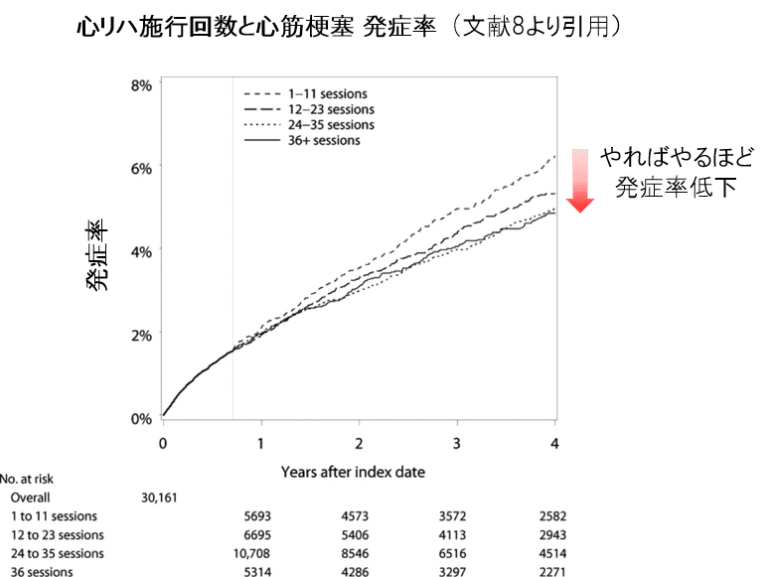
そして、心リハの回数に関する報告もあります。虚血性心疾患(狭心症や心筋梗塞など)治療後に心リハを行った回数と死亡率をみたものです。やればやるほど、死亡率が低下することが示されています8。
そして、同じ論文の中で、心リハをやればやるほど心筋梗塞の発症率も低下することが示されています8。毎日でも良いですが、現実的には週に3回前後できれば良いかもしれません。
とにかく心臓リハビリに参加することにより、生活の質(Quality of life)が改善し、毎日をより快適に過ごすことができるようになります。良いことづくめで、やらなきゃ絶対に損ですよ!!
足は第二の心臓!骨格筋ポンプで2WDから4WDへ
「ふくらはぎは第二の心臓」ということを聞いたことがありますか?
血液を回すポンプは心臓だけではありません。実は「骨格筋」も、血液を循環させるポンプのはたらきを担っています。
静脈は「静かな脈」と書くように、心臓の影響をほとんど受けません。静脈血は筋肉の間を走っており、筋肉を収縮させると心臓まで血液をくみ上げて戻してくれます(静脈還流といいます)。
血液は重力の影響を受け下肢にたまりやすくなりますが、歩いたり運動することで足の裏や足首・ふくらはぎなど、筋肉の収縮が起こり、血液を上に押し上げてくれます。
このような循環は静脈に弁があり下に逆流しないことで成り立っています。この生理学的現象を「骨格筋ポンプ」と呼び、下肢が「心臓の補助ポンプ(第二の心臓)」と呼ばれる理由です9。
1920年にデンマークの生物学者アウグスト・クローグは、下肢骨格筋に血流制御機能があることを発見し、骨格筋にポンプ作用があることを明らかにしました。この業績により、彼は1920年にノーベル生理学・医学賞を受賞しました。
こうした筋肉のポンプをフルに活用することにより、心臓のポンプが弱い人でも必要な血液の循環を保つことができます。筋肉についての詳細は、次回の筋肉・栄養編で説明させていただきます。
心臓病の人は安静を保つべし、と言われていたのは昔のこと。最近では心疾患の人に対しても、積極的に運動療法が推奨されています。
むしろ、長い期間安静にしすぎると、筋力低下、呼吸機能低下、起立性低血圧(立ちくらみ・ふらつき)、骨粗鬆症など全身の調節機構まで異常をきたし、かえって心血管リスクが上がるとさえ言われます。
適度な運動を行って心臓を助けることにより、心臓を長持ちさせることができるのです。
心臓にとって効果的な運動は、「骨格筋のポンプ機能をしっかり使って心臓に血液を返していく」レベルのもの。ただし、ご自身で「適度な運動」を推し量るのは、実際には容易なことではありません。
「私はいつも家事で動き回っているわ」
「仕事で事務所内を歩き回っているから」
という方は少なからずおられます。ただし、その運動が健康にとって有益なものかというと、必ずしもそうではない場合があります。
「筋肉をしっかり収縮する」ことなく簡単にできてしまうようなルーチンワークであれば、心臓に血液を返していく効果につながりません。逆に、強すぎる運動は筋肉や心臓に度の負荷を与え、組織を壊してしまうこともあります。
通常の心疾患をお持ちの方や著しい肥満ないし虚弱の方などの中には必ずしも一般的な運動の目安が妥当でない場合があります。このような方には運動を始める前に医療機関で、CPXなどによる最適な運動強度の評価をお勧めしています。
WITHコロナでの心リハ
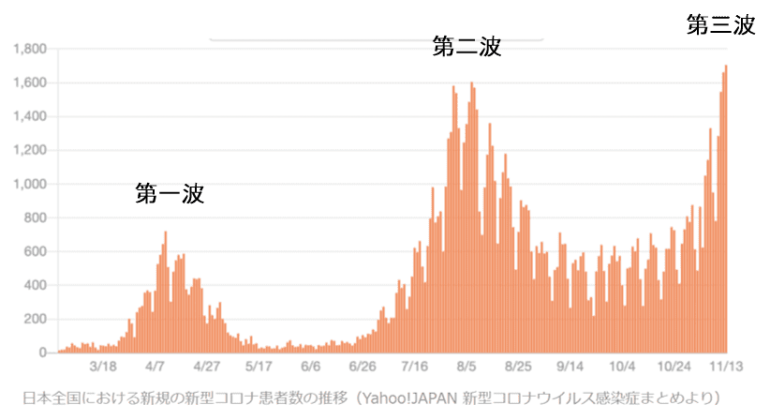
この記事を書いている2020年12月現在、新型コロナウイルス感染拡大は全世界に及んでおりその収束の見通しは立っていません。
日本では都市部を中心として感染者が急増しており、政府は2020年4月7日に東京など7都府県を対象に緊急事態宣言を発出しました。
4月17日には全国都道府県に緊急事態宣言の対象が拡大。それとともに、これまでの宣言の対象であった7都府県に6つの道府県を加えた13都道府県については、とくに重点的に感染拡大防止の取り組みを進めていくべき「特定警戒都道府県」と位置付けられました。
その甲斐もあって、5~6月頃には感染患者数は減りましたが、7月~8月頃には第二波が起こります。自粛疲れもあり、移動能力のある20~30代前後の若い人中心の感染者が増えました。検査体制が整備され、軽症者を含めて診断されるようになったこともあるかと思います。
そして、寒くなってきたのとGo To Travelキャンペーンでの移動などにより、2020年12月現在、第三波が起こってきています。
心リハは心筋梗塞や心不全などの心疾患患者にとってとても大切な治療であることをこれまで語ってきました。
『新型コロナ第三波がきてるけど、心疾患患者にとって重要な心リハを中止しても大丈夫?』
という疑問を持つ皆様とともに、国内の心リハの状況と対策について考えてみたいと思います。
心リハ学会の指針は?
2020年7月9日に日本心臓リハビリテーション学会より、“COVID19 に対する心臓リハビリテーション指針”の改訂(第2報)が公開されました。
4月16日の第1報との変更点として、非流行地域での心リハ実施が過度な自粛にならないよう、適切な心リハの提供を再開する上で、患者と医療従事者の安全を確保することが目的とされています。
1)入院中の心リハは自粛せず、適切に導入・継続する
2)外来の心リハは中止し、自宅での在宅リハを推奨する
→非流行地域では下記の入院心リハの基準をクリアできる範囲で再開
3)運動処方目的の心肺運動負荷試験(CPX)は実施しない
→非流行地域では、徐々に再開可能、適切な感染予防策を講じた上で実施
入院患者に心リハを行う場合の注意点は以下になります。
-
- ✓発熱、呼吸器症状、下痢、嗅覚・臭覚異常を含む体調確認を十分に問診する
- ✓同一フロアに密集しないように時間帯を分けるなど工夫する
- ✓エルゴメータやトレッドミルなどの機器の間隔を 2m 以上空ける
- ✓使用機器については、使用毎に適切な方法で消毒を行う
- ✓患者と医療従事者のサージカルマスク装着
- ✓患者と医療従事者の手指消毒
- ✓高強度運動は避ける
- ✓開窓や空調による室内換気
- ✓患者と患者の間隔は、できるだけ 2m(最低 1m)空ける
- ✓会話をする際は、可能な限り真正面を避ける
上記は、第三波が来る前の指針ですので、もう少し現状を踏まえて対応する必要があるかもしれません。今後の感染者の動向により、流行地域か非流行地域かで柔軟に対応する必要がありそうです。
遠隔医療での心リハの現状
心リハの先進国であるヨーロッパやアメリカでは、日本よりも感染者数が桁違いに多く、状況が深刻です。
2020年4月にヨーロッパ心臓病学会(ESC)は、Recommendations on how to provide cardiac rehabilitation activities during the COVID-19 pandemic(URLリンク先:https://www.escardio.org/Education/Practice-Tools/CVD-prevention-toolbox/recommendations-on-how-to-provide-cardiac-rehabilitation-activities-during-the-c)を公開しました。
その中に「包括的心リハのすべての要素を含む電話での遠隔リハ(telerehabilitation programmers:テレリハプログラム)を実施する」 が示されており、とくに心リハを閉じている施設には開始検討を推奨しています。
米国では、2020年3月にAACVPR(American Association of Cardiovascular and Pulmonary Rehabilitation)が公表した‘AACVPR Statement on COVID-19’があります。外来の心リハが実施できない患者には有効な在宅運動指導を検討することが示されています。
では、テレリハ、つまり、「電話やメール、アプリなどを活用した遠隔リハ」は、どのように実践すればいいでしょうか。対象者にはご高齢の方も多く、なかなか難しいことが予想されます。患者さんに心リハスタッフが電話して、『運動しましょうね』と言えばそれだけでいいのでしょうか。
心臓病の患者さんには、運動をする前には必ずメディカル・チェックが必要です。テレリハであっても、そのチェックは省けません。さらに、テレリハを行うにあたって、スタッフ間での対応も統一しないといけません。いろいろな施設で「テレリハプログラム」を作成し、運用が開始されています。
運動内容についても、具体的な指導が必要です。各心リハ施設で独自の運動プログラムがホームページ上で公開されていますので、チェックしてみてください。当院でも現在、準備中です。
今回のコロナ禍で、さまざまな企業・病院で、テレワークやリモートワークなどの新しい働き方が普及されてきました。医師の私も研究会や学会もWeb参加ができるようになり、時間やお金を節約しながら、多くの演題を聴くことができメリットを感じています。
通常診療では、電話診療やオンライン診療が始まっていますが、とくにオンライン診療は予想外に普及していません。通常の診療ですらそんな感じですから、心リハにおいてハードルはかなり高いと感じています。
今後の遠隔リハの普及には、診療報酬制度の見直しや患者さんのモチベーションの維持などを考慮したシステム作りが必要と思われます。
まとめ
心臓リハビリテーション、さらに包括的心臓リハビリテーションは、こんなにも効果があるのに、残念ながら一般の方にあまり認知されていません。我々循環器医の怠慢の結果かもしれませんので、啓蒙活動をもう少し頑張ります。
「包括的(ほう・かつ・てき)」
という言葉が若干分かりにくいですが、心臓に良いことを「パッケージ」にしたリハビリ・プランと考えると少しは分かりやすいでしょうか。
保険診療で比較的安価な値段で、医師、看護師、理学療法士、管理栄養士、薬剤師などなど、多方面から心臓病のアドバイスや指導を受けながら安心・安全に有効な運動や筋力トレーニングができるのです。
心リハは、心血管カテーテル治療や手術のように1回のみで劇的な効果があるわけではありませんが、繰り返し継続することで、同等あるいはそれを上回る大きな予後改善効果をもたらす治療であって、虚血性心疾患や慢性心不全の診療ガイドラインでクラスⅠ(実施すべき治療)として強く推奨されている紛れもない心血管治療法の1つです。
対象疾患に該当するにもかかわらず、心リハをされてない方は、質の良い生活、入院リスクの低下や健康長寿の機会を自ら放棄していることになります。
循環器専門医からエビデンス(科学的根拠)のある治療薬を処方してもらっているけど、運動や栄養には無頓着、薬飲んどきゃいいんでしょって方も少なからずいらっしゃいます。
心リハの効果は、多くの薬剤(抗血小板薬・抗凝固薬、降圧剤、糖尿病薬、高脂血症薬、抗不整脈薬、向精神薬・睡眠薬など)の効果をひとまとめにしたようなものと言えますが、薬剤のような副作用もありません。薬を少しでも減らしたいと思っている方は、ぜひ最寄りの心リハ施設の門をたたきましょう。
新型コロナ感染症の第三波が起きていますが、上記の日本心臓リハビリテーション学会の指針に従い、過度な自粛にならないよう流行地と非流行地で柔軟に対応し、入院・外来・在宅・遠隔での心リハの継続が望まれます。
一刻も早いコロナの終息を祈りつつ、次回は、心リハ【筋肉・栄養編】についてお伝えできれば幸いです。
以上
当記事の執筆者
 高松ささき内科ハートクリニック 院長
高松ささき内科ハートクリニック 院長
医学博士/総合内科専門医/循環器専門医
日本大学医学部を卒業。国立循環器病研究センター勤務、大阪大学医学部で医学博士号を取得後、アメリカの名門ジョンズ・ホプキンズ大学付属病院での勤務等を経て現職。専門は心臓と血管。
最寄駅:JR高松駅(香川県)徒歩10分強
参考文献
1. 熊坂礼音、後藤葉一など:心臓リハビリテーションの認知度に関する一般人・虚血性心疾患患者対象大規模認知度調査. 心臓リハビリテーション.2016;22:170-183
2. Wasserman K et al.Anaerobic threshold and respiratory gas exchange during exercise.J Appl Physiol.1973;35:236-243.
3. Karvonen MJ et al. The effects of training on heart rate: a longitudinal study.Ann Med Exp Biol Fenn. 1957;35:307-315.
4. Borg G et al. Perceived exertion as an indicator of somatic stress. Scand J Rehabil Med. 1970;2:92-98.
5. 日本循環器学会 ほか 編:循環器病の診断と治療に関するガイドライン (2011年度合同研究班報告) -心血管疾患におけるリハビリテーションに関するガイドライン (2012年改訂版)
6. Anderson L, Taylor RS et al. Exercise-based cardiac rehabilitation for coronary heart disease: Cochrane Systematic review and meta-analysis. J Am Coll Cardiol. 2016;67:1-12.Sagar VA, Taylor RS et al. Exercise-based rehabilitation for heart failure:systematic
7. review and meta-analysis. Open Heart. 2015;2:e000163
8. Bradley G. Hammill et al. Circulation. 2010;121:63-70.
9. Brooks GA et al. Exercise Physiology. Human Bioenergetics and its Applications, 3rd ed, 2000